LE SYNDROME ROTULIEN ou SYNDROME FEMORO-PATELLAIRE
Le syndrome rotulien appelé également syndrome fémoro-patellaire, est un syndrome douloureux du ou des genoux qui se manifeste fréquemment à l'adolescence.
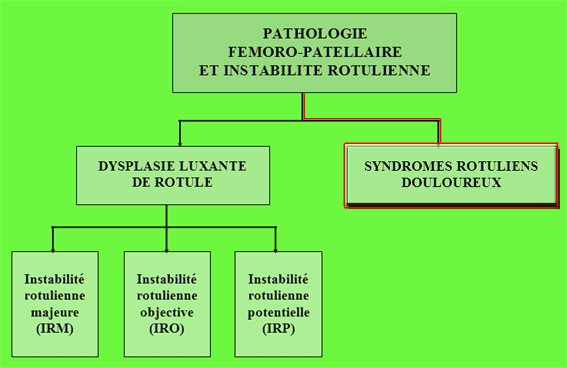
Il appartient à un grand groupe de pathologies : pathologies fémoro-patellaires et instabilités de rotules.
![]() Classification
des problèmes de rotule (patella).
Classification
des problèmes de rotule (patella).
Il faut différencier les syndromes rotulien et les vraies instabilités
de rotules (rotules qui peuvent se luxer).
Il est important de différencier ce syndrome du groupe de la dysplasie luxante de rotule, car des impressions de luxation peuvent faire confondre un syndrome rotulien et une vraie instablité rotulienne : pour autant, le traitement est totalement différent !
Quels sont les signes d'appel du syndrome rotulien ?
![]() La douleur est le principal signe, souvent
augmentée par la pratique des escaliers,
et par la marche en montée
La douleur est le principal signe, souvent
augmentée par la pratique des escaliers,
et par la marche en montée
![]() La difficulté (ou la douleur) en station
assise prolongée (ou position accroupie), que l'on appelle
le signe du cinéma : la flexion importante des genoux au cinéma,
ou pendant des trajets longs en voiture, oblige à bouger les
genoux sous peine d'avoir mal.
La difficulté (ou la douleur) en station
assise prolongée (ou position accroupie), que l'on appelle
le signe du cinéma : la flexion importante des genoux au cinéma,
ou pendant des trajets longs en voiture, oblige à bouger les
genoux sous peine d'avoir mal.
![]() Un gonflement du genou à l’effort
(épanchement de synovie)
Un gonflement du genou à l’effort
(épanchement de synovie)
![]() Le ressenti de pseudo-blocages douloureux
: pseudo-blocage, car le blocage vrai qui ne disparaît pas tout
seul est plus en rapport avec un problème de ménisque.
On peut aussi comparer ces pseudo-blocage avec des accrochages.
Le ressenti de pseudo-blocages douloureux
: pseudo-blocage, car le blocage vrai qui ne disparaît pas tout
seul est plus en rapport avec un problème de ménisque.
On peut aussi comparer ces pseudo-blocage avec des accrochages.
![]() Le ressenti de pseudo-luxations : impression
de déboitement de genoux.
Le ressenti de pseudo-luxations : impression
de déboitement de genoux.
![]() Le ressenti de craquements, qui peuvent aussi
être audibles.
Le ressenti de craquements, qui peuvent aussi
être audibles.
Comment faire le diagnostic de syndrome rotulien ?
Même si les symptômes ressentis peuvent évoquer un syndrome rotulien dès l'interrogatoire, et comme pour tout diagnostic, l'examen clinique reste fondamental.
Les signes d'inspection
Il faut examiner le morphotype des membres inférieurs,
c'est-à-dire l'alignement de la jambe et de la cuisse par rapport
à un axe vertical.
Un
genu valgum ("jambes en X") favorise la survenue d'un
syndrome rotulien.
On peut aussi observer un strabisme rotulien
divergent ou convergent ("rotules qui louchent" vers l'intérieur
ou vers l'extérieur), ou une amyotrophie
(surtout du muscle vaste interne, partie interieure du quadriceps)
Les signes de l'examen palpatoire
Recherche d'un choc rotulien
Par recherche de choc rotulien, on entend la recherche d'un épanchement de genou (épanchement de synovie, correspondant à une trop grande quantité de liquide synovial dans le genou).
Ceci traduit l'inflammation (mécanique) du genou.
Recherche du signe du rabot
Le signe du rabot se traduit par des grincements (que l'on ressent en mettant la main devant le genou) lorsque l'on bouge doucement et passivement l'articulation.
Recherche de la douleur à l'extension contrariée du genou
C'est le signe de Zohlen. Il faut faire attention,
car il peut être TRES douloureux.
On demande au patient allongé de lever tout droit son membre
inférieur, genou tendu, tout en bloquant le mouvement d'ascension
de la rotule. ceci augmente la pression entre fémur et rotule
et met en relief l'inflammation si elle existe.
Recherche de douleur sous la rotule
L'appui direct sur les versants interne et externe des rotules est très sensible en cas de syndrome rotulien.
Pour palper le début des facettes articulaires de la rotule, il faut pousser un peut la rotule vers l'extérieur ou l'intérieur.
Recherche du signe de Smilie
Le signe de Smilie est l'appréhension importante du patient lorsqu'un examinateur pousse sa rotule vers l'extérieur du genou, traduisant la peur de voir la rotule se luxer. Il traduit l'instabilité rotulienne vraie.
Recherche d'un hypertonie musculaire
Le principal facteur responsable du syndrome rotulien
est la raideur musculaire des chaînes musculaires postérieures
et antérieures.
elle s'apprécie en mesurant la distance talon/fesse (pour les
chaînes musculaires antérieures) et l'angle poplité
(pour les chaînes musculaires postérieures).
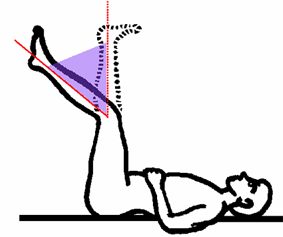
![]() Mesure
de l'angle poplité (méthode anglo-saxonne) : patient en
position allongée, muscles totalement DECONTRACTES, l'examinateur
lève doucement la jambe en direction du plafond au maximum des
possibilités. L'angle entre cette position maximale d'élévation
de la jambe et la verticale représente l'angle poplité.
Mesure
de l'angle poplité (méthode anglo-saxonne) : patient en
position allongée, muscles totalement DECONTRACTES, l'examinateur
lève doucement la jambe en direction du plafond au maximum des
possibilités. L'angle entre cette position maximale d'élévation
de la jambe et la verticale représente l'angle poplité.
Plus il est grand, plus le patient est raide.
Recherche du signe de la baïonnette
Le signe de la baïonnette correspond à un défaut d'alignement entre le tendon de la rotule et sa zone d'attache sur le tibia (tubérosité tibiale antérieure).
Le reste de l'examen clinique est NORMAL
Quels examens complémentaires demander devant un syndrome rotulien ?
Le seul examen utile est la radiographie.
Bilan radiologique
Les incidences radiologiques de base sont les suivantes
:
![]() Radiographie
du genou de face
Radiographie
du genou de face
![]() radiographie
du genou de profil strict à 30° de flexion
radiographie
du genou de profil strict à 30° de flexion
![]() Incidence
fémoro-patellaire à 30° (vue
axiale)
Incidence
fémoro-patellaire à 30° (vue
axiale)
Ce bilan radiologique est le plus souvent normal. son rôle est surtout d'éliminer d'autre causes de douleurs (tumeurs).
Quel est le traitement du syndrome fémoro-patellaire ?
Le repos sportif
Le syndrome rotulien doit être considéré
comme une maladie du sport.
Le repos sportif scolaire et extra-scolaire
est donc indispensable et non négociable.
Certains sports sont plus agressifs que d'autre pour les rotules : la course à pied, le basket-ball, le football, le hand-ball, le volley-ball,...
Les antalgiques et anti-inflammatoires
La douleur du syndrome rotulien peut être très vive et parfois le repos isolé ne suffit pas à la maîtriser.
Il faut alors diminuer cette douleur de façon médicamenteuse par traitement (oral) antalgique et anti-inflammatoire.
Les pommades en application locale n'ont aucune efficacité.
La kinésithérapie
Elle est fondamentale pour améliorer le travail mécanique du genou.
Elle doit associer différents aspects.
Le travail propioceptif
Il permet au patient de mieux contrôler les mouvements du genou, de lutter contre la peur de la douleur, et de mieux vivre le reste de la rééducation (étirements musculo-tendineux).
Les étirements myo-tendineux chez le kinésithérapeute
Ils représentent la part la plus importante du travail de kinésithérapie.
Il doivent être réalisés de façon régulière, au rythme de 2 séances par semaine, chez le kinésithérapeutre et par le kinésithérapeute (exercices passifs).
En effet, l'intérêt d'aller en cabinet de kinésithérapie est de pouvoir faire les exercices d'étirements à 2 personnes. Les étirements que l'on peut réaliser tout seul (individuels) peuvent être réalisés au domicile !
Ces étirements passifs nécessitent donc la présence et la participation du kinésithérapeute du début à la fin de chaque séance (qui doit durer au moins 30 minutes).
Les étirements myo-tendineux à domicile
Le travail d'étirement sera d'autant plus efficace
qu'un complément d'étirement par exercices actifs sera
réalisé TOUS les SOIRS à domicile, ce qui représente
un investissement important, en temps et en motivation.
Réaliser 10 minutes d'exercices chaque soir est un minimum.
Ces exercices individuels doivent être faits de façon efficace,
et le kinésithérapeute doit montrer comment les réaliser.
Comment éviter la récidive du syndrome rotulien ?
Après guérison, il est possible d'éviter la récidive du syndrome rotulien.
Par l'entretien de la souplesse des membres inférieurs
Pendant la phase de croissance, il est naturel de perdre de la souplesse, surtout par le facteur d'accroissement de longueur des os.
La réalisation régulière d'exercices d'étirement à domicile permet donc d'éviter de perdre le travail réalisé en kinésithérapie. A condition de réaliser régulièrement 2 séances de stretching par semaine.
Par la modification des pratiques sportives
La réalisation d'exercices d'étirements doit encadrer TOUTE activité sportive.
Malheureusement, ceci est rarement enseigné dans le milieu sportif scolaire, et seuls quelques disciplines extra-scolaires appliquent cette procédure avec rigueur (gymnastique, sports de combat, danse classique, hip-hop).
Le sport se réalise idéalement de la façon suivante :
![]() 15 minutes d'échauffement SANS JAMAIS COURIR, axé sur
le travail articulaire proprioceptif
15 minutes d'échauffement SANS JAMAIS COURIR, axé sur
le travail articulaire proprioceptif
![]() 30 minutes d'étirements activo-dynamiques
30 minutes d'étirements activo-dynamiques
![]() la phase sportive proprement dite
la phase sportive proprement dite
![]() 15 minutes d'étirements (stretching postural) à la fin
de la phase sportive
15 minutes d'étirements (stretching postural) à la fin
de la phase sportive
Ceci est valable quel que soit l'âge et quel que soit le sport envisager, même pour la natation, le ski, l'équitation !